O脚、X脚完全ガイド|ストレッチ専門家が徹底解説⁉
O脚、X脚完全ガイド|ストレッチ専門家が徹底解説⁉
1. O脚・X脚とは?(基礎理解) こちらにも解説があります▶X脚とは山﨑中医学博士が解説
- 定義
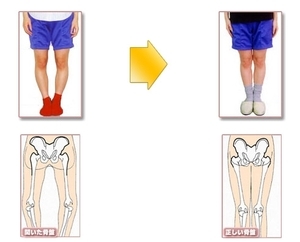
O脚(内反膝/genu varum)は、かかととつま先をそろえて直立したときに両膝の内側が開いてすき間が生じる脚のアライメント。下肢全体がアルファベットの “O” のように見えます。
**X脚(外反膝/genu valgum)**は、膝同士は触れるが内くるぶしが離れるタイプ。脚のシルエットが “X” に見えるのが特徴です。いずれも見た目だけでなく、荷重線(重心線)の通り方が変わるため、膝・股関節・足部への負担配分に影響します。 - 医学的名称
O脚=内反膝(genu varum)、X脚=外反膝(genu valgum)。診療現場では膝関節の内外反角度、Q-angle、足部アーチ、骨盤傾斜などを総合して評価します。 - 構造的要因 vs 機能的要因
構造的要因は骨配列や関節形状そのものに起因(先天的形状差、成長過程の骨変化、外傷後、変形性膝関節症など)。この場合は医療的判断が中心になります。
機能的要因は筋力・筋膜バランスや動作習慣が主因で、改善余地が大。典型例として、- 中殿筋・深層外旋筋の弱化 → 大腿骨が内旋しX脚方向へ。
- 内転筋・腸脛靱帯/大腿筋膜張筋の過緊張 → 膝が外へ逃げO脚方向へ。
- 足部アーチ低下(過回内・扁平足)や過回外 → 下腿のねじれを介して膝軌道が崩れる。
- 長時間座位、横座り・ぺた座り、ハイヒール常用、片脚荷重などの癖が固定化要因に。
この“機能的O脚/X脚”は、リリース(筋膜)+強化(中殿筋・内転筋など)+歩行再学習でライン改善が見込めます。
- 日本人に多いタイプと国別傾向
一般に日本人ではO脚傾向が相対的に多いとされます。背景として、和式動作や床座文化、扁平足傾向、骨盤後傾姿勢の定着などが挙げられます。女性は骨盤幅やQ-angleが大きくX脚傾向を示しやすい一方、男性はO脚傾向が目立つケースも。欧米ではX脚が相対的に目に付きやすいとされますが、最終的には個体差と生活習慣が大きく、国籍だけで一概に決まりません。なお成長期には生理的変化として幼少期の軽度O脚 → 学童期の軽度X脚 → 思春期以降で中間へ移行する軌跡がみられるため、年齢による見極めも重要です。
要点:O脚・X脚は“骨そのもの”の問題だけではなく、筋・筋膜の状態や使い方の癖で形が作られます。痛みや進行がある場合は医療機関で評価しつつ、機能的要因にはストレッチ/リリース/筋力強化/動作改善でアプローチするのが最短ルートです。

2. O脚・X脚が起こる原因
- 成長期の生活習慣(ぺた座り・横座り・体育の偏り)
幼少〜学童期は骨端線が未成熟で、関節配列がクセに影響されやすい時期。いわゆる“ぺた座り(W座り)”“横座り”は股関節の内旋・内転を助長し、大腿骨のねじれ(前捻)や膝の内側荷重を癖づけてX脚傾向を強めます。反対に、片脚ばかりで蹴るスポーツや、あぐら姿勢が多い環境は股関節外旋+膝外側化が固定し、O脚寄りに働くことがあります。成長期は軽度O→軽度X→中間と生理的変化もあるため、座り方・立ち方の偏りを作らないことが重要です。 - 筋肉のアンバランス(短縮と弱化の同時進行)
デスクワークや運動不足でハムストリングス・腸腰筋・内転筋が短縮し、中殿筋・深層外旋筋が弱化しやすくなります。硬い側は引き、弱い側は支えられないため、膝の向きと荷重線がズレ、O脚/X脚の見かけの変形が進みます。ポイントは“伸ばすだけでなく、弱い筋を確実に強化する”ことです。 - 内転筋・外旋筋の弱化(X脚ドライバー)
内転筋(内もも)と股関節の外旋筋群(梨状筋・大腿方形筋など)が弱いと、立位・歩行で大腿骨が内旋+内転しやすく、膝が内側へ入る(ニーイン)→X脚のラインが強まります。クラムシェル、サイドプランク+ヒップアブダクション、ボール挟み内転などで“膝が内へ入らない土台”を作ると、ラインが整いやすくなります。 - 大腿筋膜張筋(TFL)・腸脛靱帯(ITB)の緊張(外側牽引)
TFL〜ITBが硬いと股関節内旋+膝外反(ニーイン)方向に外側から引っ張られ、膝蓋骨の外側偏位やX脚傾向を助長。ランナーや長時間の立ち仕事で生じやすい外側の張りは、フォームローラーや横向きストレッチでリリースし、同時に中殿筋強化で相殺するのが定石です。外側ばかり張って内側が使えない“外張り内弱”は要修正。 - 足部アーチ低下(偏平足・外反母趾との関連)
過回内(プロネーション)が強い足は、脛骨が内旋し膝外反=X脚の連鎖が起きやすくなります。逆に過回外は外側荷重が増え、O脚寄りの見かけを作ることも。タオルギャザー・ショートフットで内在筋を起こし、適切なインソールや靴を併用すると、上流の膝配列が整いやすくなります。外反母趾も母趾の押し出しが効かず推進力が内側へ逃げるため、膝ラインに悪影響を与えます。 - 骨盤の歪み・傾き(前傾/後傾・回旋)
骨盤後傾+胸郭下制は股関節の内旋位を招き、歩行でニーインが出てX脚傾向を強めます。反対に、過度の前傾+外旋優位はO脚的な外側荷重を作ることがあります。骨盤前後傾コントロール(骨盤うなずき)、呼吸で腹圧を作る、ブリッジで殿筋活性など、体幹の再学習が膝ラインの前提になります。 - 遺伝的要素・先天的要因(構造的要素)
大腿骨前捻や脛骨ねじれ、関節面の角度など個体の形状差は一定数存在します。この層は完全な“形の矯正”は難しいこともありますが、痛みを出さず機能を最適化する(荷重線を整え、筋バランスで補正)ことで見た目と動きの実用的改善は十分可能です。医療機関での評価と併走が望ましいケースです。 - 加齢・体重増加・変形性膝関節症との関連
長年の荷重偏りは、O脚では内側コンパートメント、X脚では外側コンパートメントに負担を集中させ、関節軟骨や半月板の変性→変形性膝関節症のリスクを上げます。体重増は1kg増で膝に数倍の負荷がかかるため進行因子に。減量・大腿四頭筋と殿筋の強化・可動域維持が最もコスパの良い予防策です。
まとめ:O脚・X脚は筋・筋膜のアンバランス、足部アーチ、骨盤制御、生活習慣が絡み合って生じます。構造的要因がある場合でも、機能面の最適化でラインと症状は十分改善可能です。
3. O脚・X脚を放置するとどうなる?
- 膝の変形(変形性膝関節症のリスク増)
O脚は膝の内側、X脚は外側に荷重が偏り、半月板や軟骨の摩耗が進行。痛み・腫れ・可動域低下(曲げ伸ばししにくい)→さらなる内反/外反の悪循環に入りやすい。 - 腰痛・股関節痛・足首痛の連鎖
下肢のアライメント崩れは、骨盤や仙腸関節のストレス増、股関節の詰まり・インピンジメント傾向、足部の過回内/過回外によるアキレス腱炎・足底腱膜炎などの二次障害を誘発。 - 歩行効率の低下・疲労感
膝が内外にぶれると推進力が逃げ、一歩あたりのエネルギーロスが増大。つまずきやすさ・階段での負担増・歩行スピード低下につながり、同じ距離でも“やけに疲れる”体に。 - 美容面(脚のライン・体型の見え方)
O脚は膝間のすき間や外側荷重によるふくらはぎ外張り、X脚は膝が内側に寄る見た目や内モモのたるみが目立ちやすい。骨盤位置が崩れ、ヒップラインやウエストのシルエット悪化にも波及。 - スポーツパフォーマンス低下
着地・切り返しで膝が安定せず、減速・方向転換・ジャンプ着地の質が低下。X脚は**膝内側崩れ(ニーイン)**によりACL損傷リスクが増えるなど、ケガ予防の観点でも不利。 - 生活の質(QOL)の低下
しゃがむ・立ち上がる・長時間歩くといった基本動作がつらくなり、活動量が減少。体重増・筋力低下・さらに関節負担増という負のスパイラルに入りやすい。
早期介入が鍵。 足部アーチの再教育(ショートフット等)、中殿筋・外旋筋/内転筋の強化とリリース、体重管理を進めつつ、痛み・腫れ・可動域制限や急速な進行、左右差が強い場合は整形外科で評価を受けるのが確実です。
4. 自己チェック法
- 鏡・壁を使ったセルフチェック
- 裸足でかかとをそろえて直立(つま先は平行〜やや外開き)。
- 力まず自然立ちで、どこが先に触れるかを見る。
・O脚傾向:内くるぶしは触れるが両ひざの内側が開く/お皿(膝蓋骨)がやや外向き。
・X脚傾向:ひざは触れるが内くるぶしが離れる/お皿が内向き。 - 壁に後頭部・背中・お尻・かかとを当て、骨盤が極端に前後傾していないかも確認。
- 写真撮影による左右比較
スマホをひざの高さ・正面2〜3mに固定し、正面/側面を撮影(毎回同条件)。
写真上で、つま先—第2趾—膝が一直線か、膝が内外に流れていないかをチェック。月1回の定点観測が有効。 - 膝と足首の距離を測る(簡易指標)
・インターコンダイラー距離(ICD)=「かかとをそろえた時の両ひざ内側のすき間」。
→ O脚評価:指2〜3本(約3〜5cm)以上空くと要注意。
・インターマレオラー距離(IMD)=「ひざを軽く触れさせた時の内くるぶしのすき間」。
→ X脚評価:同じく数cm以上で要注意。
物差しでmm単位を記録し、経時変化を見るのがコツ。 - 歩行中の特徴(動きの癖)
・O脚:いわゆるガニ股歩き、外側荷重、靴の外側が減りやすい。
・X脚:内股歩き、着地で膝が内側(ニーイン)に入りやすい、靴の内側が減りやすい。
階段の上り下りや片脚スクワットで、膝が第2趾のラインから内外に崩れないかも確認。
目安:痛み・腫れ・ロッキング、左右差が大きい、短期間での悪化、成長期で著明な変形がある場合は整形外科で評価を。機能的要因なら、数値記録+ストレッチ・筋力強化・歩行再教育での改善が期待できます。
5. セルフストレッチとエクササイズ
原則
- 1日10〜15分、週5〜6日が目安。痛み0〜10の3/10以下で実施。
- 「温める→ほぐす→伸ばす→鍛える→整える(呼吸・歩行)」の順が最短。
- 伸ばす時は吐く息で深め、反動は使わない。
① O脚改善ストレッチ(内側を使える体に)
A. 内転筋ストレッチ(バタフライ)
- 座位で足裏を合わせ、かかとを骨盤に近づける。背筋を伸ばし、両肘で膝を軽く下へ。
- 20〜30秒×2〜3回。内ももの心地よい伸び感を保つ。
B. 内転筋・ハム複合(ワイド前屈)
- 脚を肩幅の1.5倍に開いて立つ。つま先はやや内向き。
- 骨盤から前傾し、両手を床へ。左右に体重移動して内ももの強い側を探す。
- 20秒×左右2回。
C. 腸腰筋ストレッチ(ランジ)
- 片膝立ち。前脚90°、後脚の股関節を伸ばす意識で骨盤を前へ。
- 肋骨を引き下げ、腰を反らさない。20〜30秒×左右2回。
D. ハムストリング自己リリース
- フォームローラー(無ければテニスボール)を太もも裏に当て、ゆっくり前後。
- 痛気持ちいい圧で60〜90秒。その後、座位前屈20秒で定着。
E. 股関節外旋筋・中殿筋強化(クラムシェル)
- 横向き、膝90°。かかとを合わせたまま上側の膝だけを開く。骨盤が後ろへ逃げない。
- 12〜15回×2セット/側。ゴムバンドがあれば膝上に装着。
F. サイドブリッジ(骨盤の横安定)
- 肘と膝(初心者)or 肘と足(中級)で体を一直線に保つ。
- 20〜30秒×2セット/側。腰を反らさず、骨盤を落とさない。
ポイント:O脚は「外側張り・内側弱り」になりやすい。外側(TFL〜ITB)の張りを緩めつつ、内転筋と中殿筋を機能させる。
② X脚改善ストレッチ(膝が内へ入らない体に)
A. TFL・腸脛靭帯ストレッチ(立位クロス)
- 右脚を左の前にクロスし、上体を左へ倒して右腰外側を伸ばす。
- 20〜30秒×左右2回。骨盤が回らないよう正面キープ。
B. 大腿外側フォームローラー
- 横向きで外ももにローラー。膝上1/3〜骨盤下をゆっくり60〜90秒。
- 痛みが強ければ圧を軽く、呼気で力を抜く。
C. 内転筋強化(ボールスクイズ/座位)
- 椅子に座り、膝間にボールやクッション。吐きながら5秒挟む→3秒休む。
- 12回×2セット。膝は正面、第2趾と一直線。
D. サイドランジ(内転筋に効かせる)
- 脚を広く。片側へ重心移動し、反対の内ももを伸ばす→戻る。
- 10回×左右2セット。膝は内へ入れない。
E. 中殿筋強化(スタンディングヒップアブダクション)
- 壁に手。片脚立ちで反対脚を真横へゆっくり上げ下げ。骨盤を傾けない。
- 12〜15回×2セット/側。足先は少し内向きで中殿筋にヒット。
F. 骨盤安定トレ(ヒップリフト)
- 仰向け膝立ち、骨盤を起こしお尻を持ち上げる。
- お腹を凹ませず肋骨を下げて20秒キープ×3。余裕が出たら片脚交互。
ポイント:X脚は「内側ばかり使い、外側(中殿筋)が利かない」傾向。外側の“張り”を落とし、外側の“筋力”を戻す二段構え。
③ 呼吸法の合わせ技(体幹と股関節連動)
- 360°腹圧呼吸:鼻吸気で肋骨を横に広げ、口呼気で肋骨を下げる。お腹を薄く長く吐く。
- ストレッチは吐く時に静かに深める。
- 強化種目は吐き始めでコアを固定→動作。膝が内外にぶれにくくなる。

④ 日常での整え方(クセを直す)
椅子の座り方
- 坐骨で座る/膝幅こぶし1個/足裏全面接地。
- 膝は第2趾の方向、内股・外股にならない。長座は腰が丸まるので短時間に。
立ち方・歩き方
- かかと→小趾球→母趾球の三点荷重。
- 歩行は第2趾のレール上に膝が乗る意識。着地で膝が**内側(ニーイン)**に入ったらカット。
靴選び
- ヒールカウンター硬め・捻じれに強い・適度な反発。
- 過回内が強い人はサポート系インソールで母趾の蹴り戻しを確保。
⑤ 1日10分ルーティン例
O脚向け(10分)
- ローラー:外もも・ハム 90秒
- バタフライ 30秒×2
- ランジ腸腰 30秒×左右
- クラムシェル 15回×2/側
- サイドブリッジ 25秒×2/側
- 仕上げワイド前屈 20秒
X脚向け(10分)
- ローラー:TFL〜ITB 90秒
- 立位クロス伸ばし 30秒×左右
- ボールスクイズ 12回×2
- サイドランジ 10回×左右2
- ヒップリフト 20秒×3
- 仕上げ呼吸 5呼吸
注意
- 腫れ・熱感・鋭い痛みがある場合は休止し、専門医へ。
- 2〜4週で写真と距離(ICD/IMD)を記録し、変化を数値化。停滞したら強化:ストレッチ=1:1の配分を見直す。
結論:O脚は「外張りを緩めて内側を起こす」、X脚は「外側を使える体に戻す」。ほぐす+伸ばす+鍛える+呼吸+歩行の一連で、ラインと痛みは同時に変わります。継続は力なり、まずは10分から。
6. 専門施術でのアプローチ
- ストレッチ専門店での調整法
目的は「膝だけ」を触るのではなく、足部―膝―股関節―骨盤の荷重線をそろえること。手順は
①解く(筋膜リリース)→②伸ばす(関節可動域)→③動かす(神経‐筋再教育)→④定着(歩行・日常動作)。局所の張りを取るだけでなく、膝が内外にぶれない使い方まで落とし込みます。 - 骨盤はがしストレッチ [骨盤はがしストレッチ完全ガイド]
仙腸関節周囲、腸腰筋、殿筋群、腹斜筋連鎖の癒着を解放し、骨盤の前後傾・回旋をコントロール。O脚で起こりやすい外側荷重、X脚で起こりやすいニーインは、骨盤制御が利くと減少。骨盤が整うと股関節の回旋可動も出やすく、膝への剪断ストレスが下がります。 - 股関節はがしストレッチ
関節包前後・深層筋(小殿筋・外旋六筋など)に届く手技で内外旋・屈伸を痛みなく引き出す。O脚傾向では外旋優位の固定、X脚傾向では内旋優位の固定が多く、いずれも滑走性を戻して“真っ直ぐに荷重できる”関節感覚を再学習します。 - 筋膜はがしストレッチ [筋膜はがしストレッチ完全ガイド]
TFL〜腸脛靭帯(外もも)/内転筋群(内もも)/ハムストリングス/下腿筋を線で捉えてリリース。外側だけ張る“外張り内弱”や、内側だけ使って外が働かない“内過多”を是正し、左右差・前後差を均します。仕上げに中殿筋・内転筋のアクティベーションを入れて、形が戻らない体へ。 - 一般整体や接骨院との違い
瞬間的な矯正や局所の揉みほぐしと異なり、深層筋膜+関節包+運動制御を一連で扱う点が最大の差。施術“だけ”で終わらず、姿勢・歩行・セルフまで設計するため、再発しにくいのが特長です。 - 施術の流れ
- カウンセリング(既往歴・痛みの部位・目的)
- 測定:姿勢・歩行、ICD/IMD(膝・内果の距離)、足圧・可動域、必要に応じ動画
- 施術:骨盤/股関節/筋膜の順で解放→可動域拡張→神経‐筋再教育
- 再評価:数値と写真で変化を確認
- ホーム処方:3~5分のセルフ(強化+呼吸)と靴・座り方の指示
- 次回計画:頻度目安とゴール設定(例:4〜6回でライン定着を狙う)
- 実際の症例(例・個人差あり)
・30代女性/X脚+ランニング膝:TFL–ITBリリース+中殿筋活性でIMD 35→20mm(6回)。ニーイン減、タイム回復。
・50代男性/O脚+腰の張り:骨盤はがし+ハム/内転筋リリースでICD 24→12mm(5回)。外側荷重が減り歩行が軽快。
・40代女性/美容目的:股関節はがし+内転筋強化で外もも張り軽減、正面ラインがまっすぐに。
※急性炎症・強い疼痛・進行性の変形が疑われる場合は、整形外科での評価を優先します。
要点:O脚・X脚は形×使い方の問題。深層まで“はがし”、可動域を出し、使い方を作り替える—この三拍子が揃うと、ラインも症状も同時に変わります。
7. 症例・体験談
- 20代女性/美容目的(脚ラインの改善)
主訴:膝間のすき間・外ももの張り。デスクワーク中心。
所見:軽度O脚(ICD=28mm)、外側荷重、TFL〜腸脛靱帯の過緊張、内転筋の機能低下。
介入:外側リリース(TFL・ITB)→内転筋ストレッチ→中殿筋・内転筋の同時活性(サイドブリッジ+ボールスクイズ)→歩行の三点荷重指導。
経過:3週/全4回で外側張りが低下。6回目でICD 28→10mm、スクワット時の膝軌道が第2趾ラインに一致。正面シルエットがまっすぐになり、タイトスカート着用時の見え方が改善。
セルフ:ワイド前屈20秒×2、ボールスクイズ12回×2を毎日。 - 30代男性/スポーツ選手(走力・ジャンプ向上)
主訴:切り返しで膝が内へ入りやすい。ダッシュ終盤で膝外側が張る。
所見:X脚傾向(IMD=32mm)、TFL・外側広筋の過緊張、中殿筋の遅発、足部過回内。
介入:股関節はがし(前後関節包+外旋六筋)→外側フォームローラー→スタンディング・ヒップアブダクション、サイドランジで内転筋と中殿筋の協調再学習→ショートフット+インソール提案。
経過:6週/全6回でIMD 32→18mm、20m走 −0.12秒、カウンタームーブジャンプ +4cm。着地映像でニーイン減少。
セルフ:立位クロス伸ばし、ショートフット、呼吸固定→切り返しドリル。 - 40代女性/膝痛・腰痛の軽減
主訴:長時間立位で膝内側と腰が痛む。階段でつらい。
所見:O脚(ICD=22mm)、骨盤後傾+胸郭下制、ハム・内転筋短縮、股関節伸展不足。
介入:骨盤はがし→腸腰筋ストレッチ→ハム・内転筋リリース→ヒップリフトで骨盤前後傾コントロール→歩行で三点荷重と足指の蹴り戻しを再教育。
経過:5週/全5回でICD 22→12mm、疼痛NRS 6→1、階段昇降での内側痛消失。腰の張りも自覚的に大幅軽減。
セルフ:ランジストレッチ、サイドブリッジ25秒×2、日中は坐骨で座る意識。 - 60代女性/変形性膝関節症予防(機能維持)
主訴:散歩後に膝外側が重だるい。将来的な変形が不安。
所見:軽度X脚(IMD=18mm)、中殿筋低下、足部内在筋の機能低下、片脚立位が不安定。
介入:痛みのない範囲で股関節はがし→外側の穏やかなリリース→椅子スクワット、ヒップアブダクション、ショートフット。ウォーキングは歩幅小さめ・膝軌道を第2趾に合わせる指導。
経過:8週/全6回で片脚立位 10→22秒、歩数 +2,000歩/日 を無理なく達成。疼痛NRS 3→1、散歩後の重だるさほぼ消失。IMD 18→14mm と軽度改善。
セルフ:椅子前屈、立位クロス伸ばし、ショートフット5呼吸×3。 - ビフォーアフター写真の撮り方(イメージ仕様)
正面・側面の2方向を、同一条件(距離・高さ・光)で撮影。裸足、かかと基準線を床テープで固定、つま先は平行に。写真の下部にICD/IMD(mm)、上部に撮影日を明記。アフターは姿勢・足幅・レンズ距離を完全に一致させる。必要に応じて膝蓋骨向き(パテラの内外向)や足圧マップを並記し、数値と見た目の両方で変化を可視化。顔は写さずトリミングでプライバシー配慮。
※いずれの症例も個人差があり、結果を保証するものではありません。腫れ・熱感・強い痛み、急速な変形・機能低下がある場合は整形外科での評価を優先し、施術・セルフはその所見に沿って安全第一で進めます。
8. ストレッチの達人®が以前に解説したブログとセルフストレッチの記事のリンク
ストレッチの達人®が解説
X脚とは山﨑中医学博士が解説
実は欧米人はほとんどO脚の方はいなくて東洋系の方は比較的多いです
詳しくはこちら▶【日本人に多いO脚】専門家が解説する原因と改善法!
日常生活の意外な習慣で骨格がゆがみます
詳しくはこちら▶ 【専門家が解説】O脚になる原因は“生活習慣”にあった!
実は足だけの影響だけでなす股関節も影響します。
詳しくはこちら▶ O脚が治らないのは歩き方ではなく“股関節と筋膜”のせい
セルフストレッチのご案内
O脚がまっすぐに?施術1回で起きた驚きの変化
O脚・X脚を最速で!セルフケア+専門施術の両輪アプローチ
9. まとめ+関連ガイドリンク集
-
O脚、X脚は単なる「見た目」ではなく、体全体に影響を与える問題。
-
早期にセルフケアを取り入れ、
必要に応じて専門的施術を受けることが重要。 -
関連する完全ガイド記事:
・ [肩甲骨はがしストレッチ完全ガイド]
・ [骨盤はがしストレッチ完全ガイド]
・ [筋膜はがしストレッチ完全ガイド]
・ [猫背改善完全ガイド]
🎓 監修:山﨑 信治(やまざき しんじ)
中医学博士/ストレッチ専門店 ストレッチの達人®︎創始者・代表
整骨院、整体院、施術系サロンのアドバイザー及び運営マネージメント
🟦 専門家プロフィール
臨床経験22年以上、施術実績45,000件以上筋膜・骨格・経絡を統合した独自施術を開発
開発施術:考案者
骨盤はがしストレッチ 肩甲骨はがしストレッチ
筋膜はがしストレッチ頭蓋骨はがしストレッチ
- 肋骨リブート™️ - 可動域ブースト™️
- 体軸チューニング™️- トリガーリリース®︎
(商標登録済含)
※主婦の友社
『腰痛に効く!全国治療院ガイド』にて
山﨑総院長(東洋)中医学博士が取材を受け全国19人の名治療家として紹介されました。
またTV、雑誌で難治症状を治す治療家として紹介頂きました。
「山﨑中医学博士 トレーナー経歴」
多種多様の世界チャンピオン、メダリスト、一流プロアスリートを育成、担当、業界日本1の実績!
日本プロ野球機構、プロ野球現役投手、日本相撲協会(部屋)、
「TV/雑誌/講演等 山﨑中医学博士取材及び出演」
近畿圏放送 読売テレビ すまたん、 全国放送TBS イカさまタコさま、全国放送 TV asahi 中井正弘の怪しい本の集まる図書館、全国放送 日本テレビ ズームインスーパー、近畿圏放送 毎日放送 ちちんぷいぷい、全国放送 TBS スーパーフライデー 等
雑誌SAVVY 雑誌hanako、雑誌Scawaii、雑誌シュシュ、
講演 関西ビューティフェスティバル、ビューティフェスティバル、ビューティジャパンセミナー、大阪市主催健康セミナー等
福岡|広島|兵庫|大阪|名古屋|東京|札幌(他県)
※公式HP:https://stretch-tatsujin.com



